Идиопатическая фибромиалгия
Причина развития фибромиалгии неясна. Некоторые больные связывают развитие заболевания с травмой или инфекцией, однако такой пусковой механизм достоверно не подтвержден. В то же время уже имеющиеся симптомы заболевания усиливаются многими факторами: холодная, сырая погода, психические расстройства, физический или психический стресс, слабая физическая активность (Wolfe, 1986).
Основным проявлением болезни является чувство усталости при пробуждении утром. У больных обычно нарушен метаболизм серотонина, что сопровождается нарушением сна и снижением порога болевой чувствительности (Goldberg, 1987).
Симптомы фибромиалгии развиваются незаметно и проявляются распространенными болями в мышцах и костях, слабостью, чувством отвердения мышц и опухания пальцев (которое, впрочем, не обнаруживается при врачебном осмотре), неосвежающим сном и мышечной болью при физической нагрузке. Примерно у трети больных имеются и другие симптомы, например, синдром раздраженного кишечника, мигрень напряжения, предменструальный синдром, онемение и покалывание в конечностях, сухость рта и глаз, спазм сосудов пальцев на холоде (синдром Рейно).
Обычно у больных фибромиалгией выявляется целый спектр симптомов, которые, за исключением болевых точек, не имеют объективных предпосылок. Болезнь протекает хронически, и у большинства больных более или менее выраженные симптомы сохраняются длительно. Полное излечивание является исключением. При идиопатической фибромиалгии лабораторные анализы не показывают признаков воспалительного артрита. Однако у больных с воспалительным артритом (напр., с ревматоидным артритом) могут присутствовать симптомы фибромиалгии, и в этом случае такая фибромиалгия называется вторичной.
Фибромиалгию нельзя диагностировать с помощью только одного какого-либо теста. Диагноз устанавливается на основании анамнеза и внешнего осмотра болевых точек (рис. 6.22). Распространенность фибромиалгии в целой популяции составляет 0,5-1%. Большинство (75-90%) больных - это женщины от 25 до 45 лет; дети болеют очень редко.
--------------------------------------------------------------------------------
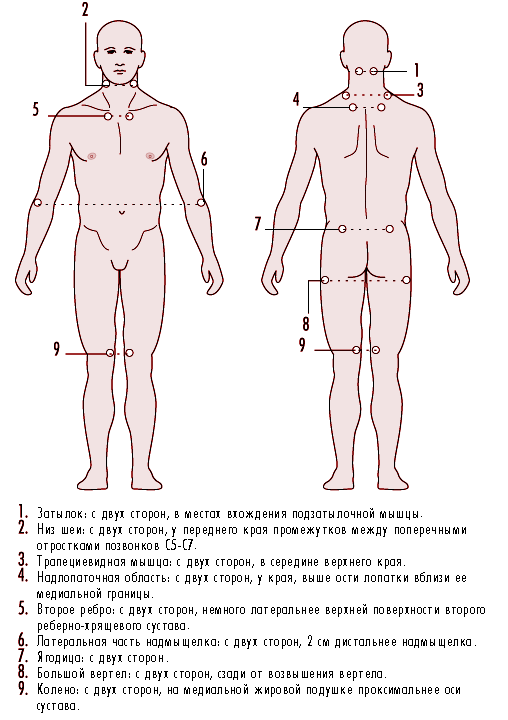
Рис. 6.22 Болевые точки при фибромиалгии

--------------------------------------------------------------------------------
Американский Колледж Ревматологов установил критерии для классификации фибромиалгии, которые представлены на рис. 6.23.
--------------------------------------------------------------------------------
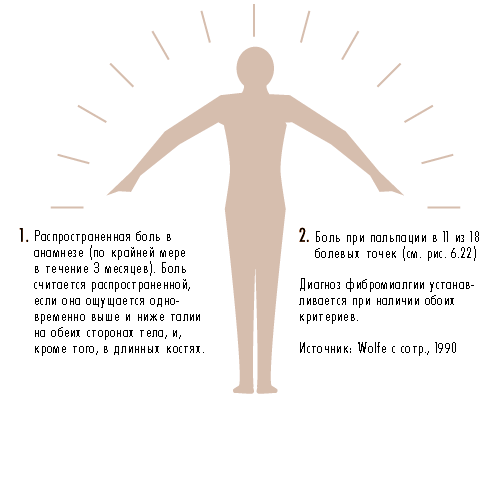
Рис. 6.23 Критерии диагностики фибромиалгии, принятые Американским Колледжем Ревматологов в 1990 г.
--------------------------------------------------------------------------------
Диагноз
Следует исключить другие заболевания со сходными симптомами. Для постановки данного диагноза распространенная боль должна ощущаться пациентом в течение, по крайней мере, 3 месяцев. Кроме того, при надавливании должна ощущаться боль в 11 из 18 типичных болевых точек, показанных на рис. 6.22.
Ревматоидный артрит
Ревматоидным артритом болеет примерно 1% взрослого населения. Болезнь обычно возникает в возрасте 30-50 лет, причем женщины болеют в 3 раза чаще мужчин. Распространенность заболевания увеличивается с возрастом.
Причины развития ревматоидного артрита неизвестны. Это не наследственное заболевание, однако генетические факторы повышают риск его развития. Помимо одного или нескольких генетических факторов, в развитии ревматоидного артрита участвуют некоторые факторы окружающей среды, и имеются подозрения на участие вирусной или бактериальной инфекции.
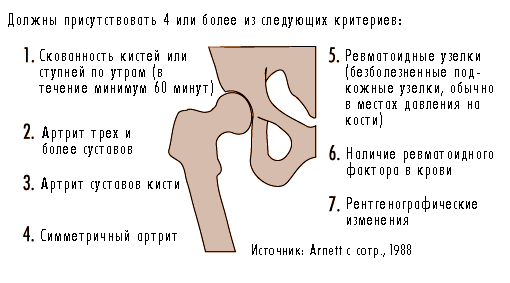
Ревматоидный артрит обычно развивается постепенно. В типичном случае у больного слегка отекают межфаланговые суставы пальцев, и появляется болезненность стоп, симметричная на обеих ногах. Если поражаются суставы на одной руке, то велика вероятность поражения симметричных суставов и на другой руке. Основным симптомом является скованность кистей и ступней по утрам. Часто больной чувствует слабость и небольшое повышение температуры. При лабораторном обследовании выявляется воспаление (повышенная скорость оседания эритроцитов и концентрация С-реактивного белка) и часто - умеренная анемия. Примерно у 70% больных в крови выявляется ревматоидный фактор (аутоантитела к иммуноглобулинам класса IgG). На ранней стадии болезни рентгенография кистей и стоп не выявляет патологии, однако позже у большинства больных появляются рентгенографические признаки разрушения суставов. Диагноз ревматоидного артрита основывается на комплексе клинических, лабораторных и рентгенографических данных (см. рисунок 6.24). Чаще всего требуется дифференцировать ревматоидный артрит от дегенеративных заболеваний суставов кисти, инфекционного артрита, спондилоартропатии и некоторых редких заболеваний соединительной ткани (Руководство, 1992).
--------------------------------------------------------------------------------
Рис. 6.24 Критерии диагностики ревматоидного артрита
--------------------------------------------------------------------------------
Основой профилактики заболевания является обучение больных способам уменьшения нагрузки на суставы, использование эргономического подхода при работе, подбор подходящей обуви и лечение инфекции. Рекомендации по лечению приведены в таблице 6.9.
--------------------------------------------------------------------------------
Таблица 6.9 Рекомендации по лечению ревматоидного артрита
|
1. |
Системное лечение боли в суставе |
Нестероидные противовоспалительные препараты |
|
2. |
Системное лечение воспаления сустава (симптоматические противоревматические препараты) |
Золото внутримышечно |
|
3. |
Локальные инъекции |
Глюкокортикостероиды |
|
4. |
Хирургическое лечение |
Ранние репаративные операции (синовэктомия, теносиновэктомия) |
|
5. |
Реабилитация |
Трудовая терапия |
--------------------------------------------------------------------------------
Спондилоартропатии
Эпидемиология и этиология
Спондилоартропатии включают анкилозирующий спондилит и некоторые формы артритов, связанные с псориазом, хроническими воспалительными заболеваниями кишечника, бактериальными инфекциями мочеполовой системы или кишечника (так называемые реактивные артриты). Эти заболевания широко распространены. Распространенность наиболее хронической формы - анкилозирующего спондилита - в странах Запада составляет от 0,1 до 1,8% (Gran и Husby, 1993). На каждые 10 тысяч жителей ежегодно регистрируется 3 новых случая транзиторных (реактивных) артритов и 1 случай анкилозирующего спондилита. Спондилоартропатии чаще всего развиваются в возрасте 20-40 лет. Согласно некоторым данным, средний возраст появления симптомов анкилозирующего спондилита в последнее время увеличивается (Calin с сотр., 1988).
Спондилоартропатии имеют выраженный генетический компонент, поскольку у большинства больных обнаруживается генетически наследуемый маркер HLA-B27. Этот маркер выявляется у 90-100% больных анкилозирующим спондилитом и у 70-90% больных реактивными артритами. Частота выявления этого маркера в общей популяции (в странах Запада) колеблется от 7 до 15%, однако большинство носителей этого маркера здоровы. Поэтому считается, что для развития заболевания, помимо генетической предрасположенности, необходимы какие-то внешние факторы. Таким пусковыми факторами могут быть бактериальная инфекция мочеполовой системы и кишечника (таблица 6.10), повреждения кожи и хронические воспалительные заболевания кишечника. Участие бактериальной инфекции наиболее четко подтверждается в случае реактивных артритов. В настоящее время все шире распространяется сальмонеллезная инфекция, и, как следствие, можно ожидать увеличения частоты осложнений поражения суставов. Источником этой инфекции являются сельскохозяйственные продукты и продукты птицеводства. Что касается иерсиниоза, то иерсинии заселяют миндалины свиней. Потребление свинины может способствовать распространению этой инфекции среди людей. Однако у больных анкилозирующим спондилитом предшествующие инфекции обычно отсутствуют. Недавно обнаружено, что у больных анкилозирующим спондилитом часто имеется асимптоматически протекающее хроническое воспаление кишечника, которое может выступать в качестве пускового механизма или как источник воспаления, поддерживающий хронический характер процесса.
--------------------------------------------------------------------------------
Таблица 6.10 Инфекции, вызывающие реактивный артрит
|
Локализация инфекции |
Бактерии |
|
Верхние дыхательные пути |
Chlamydia pneumoniae |
|
Кишечник |
Сальмонелла |
|
Мочеполовая система |
Chlamydia trachomatis |
|
|
Neisseria gonorrhoeae |
--------------------------------------------------------------------------------
Симптомы заболевания суставов
Артрит периферических суставов асимметрично поражает крупные суставы, преимущественно на нижних конечностях. У больных часто отмечается поясничная боль воспалительного характера, которая усиливается ночью и ослабляется при движении, но не в покое. Типичным признаком является тенденция к воспалению мест соединения сухожилий и костей (энтезопатия), которое может проявляться болью под пяткой или в месте присоединения к пятке ахиллова сухожилия. Помимо воспаления суставов и мест присоединения сухожилий к костям, могут выявляться воспалительные заболевания глаз (конъюнктивит или ирит), кожи (псориаз, поражение кожи ладоней, подошвы, уплотнение кожи ног), а также сердца.
Ниже приведены критерии диагностики спондилоартропатии (Dougados с сотр., 1991):
Поясничная боль воспалительного характера
или
Воспаление суставов (синовит)
· асимметричное
· преимущественно в нижних конечностях
и
· по крайней мере одно из следующего:
· наличие спондилоартропатии в семейном анамнезе
· псориаз
· воспалительное заболевание кишечника
· перемежающаяся боль в ягодицах
· боль в местах соединения сухожилий и костей (энтезопатия)
У больных анкилозирующим спондилитом отмечается поясничная боль, которая усиливается ночью, и болезненность в крестцово-подвздошных суставах между позвоночником и малым тазом. Может отмечаться ограничение подвижности позвоночника и боль в груди. У трети больных имеется артрит периферических суставов и энтезопатия. Основой диагностики анкилозирующего спондилита является наличие рентгенографически выявленных изменений в крестцово-подвздошных суставах - уменьшение расстояния между суставами и разрастание костей. Обнаружение таких изменений повышает точность диагностики спондилоартропатии, но они важны только в случае анкилозирующего спондилита.
Подагра
Эпидемиология и этиология
Подагра - это обменное заболевание, являющееся наиболее частой причиной развития воспалительного артрита у мужчин. Распространенность подагры среди взрослых в целом составляет 0,2-0,3 случая на тысячу, а среди взрослых мужчин - 1,5%. Распространенность подагры увеличивается с возрастом и с увеличением концентрации солей мочевой кислоты в плазме крови.
Фактором риска для развития подагры является повышение концентрации мочевой кислоты в плазме крови. Кроме того, в развитии заболевания играют роль хронические заболевания почек, приводящие к почечной недостаточности, а также гипертония, прием диуретиков, злоупотребление алкоголем, воздействие свинца и ожирение. Приступы подагры провоцируются чрезмерным насыщением синовиальной жидкости мочевой кислотой. Выпадающие при этом кристаллы раздражают сустав, и развивается острый артрит.
Признаки и симптомы
Естественное течение подагры проходит несколько стадий от асимптоматического повышения концентрации мочевой кислоты в плазме крови до острого подагрического артрита, асимптоматических периодов и хронической узелковой подагры (с образованием подагрических узелков).
Острый подагрический артрит часто проявляется как острое воспаление одного сустава, обычно у основания большого пальца ноги. При осмотре в суставе отмечается боль в покое и при нажатии, отек и часто - покраснение. Острый приступ может самостоятельно пройти за несколько дней. При отсутствии лечения приступы могут повторяться, у некоторых больных с течением времени приступы становятся продолжительнее, и в конечном итоге переходят в хронический артрит. У таких больных отложения уратов обнаруживаются в козелке уха, в бровях, в ахилловом сухожилии, где они образуют безболезненные подкожные пальпируемые узелки.
Инфекционный артрит
Эпидемиология и этиология
У детей инфекционный артрит часто развивается на фоне полного здоровья, а у взрослых часто выявляются предрасполагающие факторы, в частности, диабет, хронический артрит, применение глюкокортикоидов или иммуносупрессоров, предыдущая инфекция или травма сустава. Больные с эндопротезами предрасположены к инфекции оперированного сустава.
Наиболее частой причиной развития инфекционного артрита является бактериальная инфекция. У больных, получавших иммуносупрессивную терапию, могут обнаруживаться грибки. Хотя бактериальная инфекция сустава развивается редко, нужно учитывать, что при отсутствии лечения такая инфекция быстро разрушает сустав. Бактерии могут достигать сустава с кровотоком (при сепсисе), путем прямого проникновения через рану или при инъекции в сустав, а также из прилежащих инфицированных тканей.
Симптомы заболевания
В типичном случае у больного обнаруживается острое воспаление одного сустава, в котором отмечается болезненность в покое и при движении, покраснение, повышение температуры. Имеются общие признаки инфекции (озноб, лихорадка) и лабораторные признаки острого воспаления. Синовиальная жидкость выглядит мутной, и при бактериологическом исследовании в ней обнаруживается большое количество лейкоцитов и бактерий. Могут также выявляться и другие очаги инфекции, например, пневмония.
Остеопороз
Эпидемиология и этиология
В процессе развития человека масса костей увеличивается до подросткового возраста. Максимальная масса костей определяется генетически. Плотность костей достигает максимума в возрасте 20-40 лет и затем постепенно снижается. У женщин плотность костей на 15% меньше, чем у мужчин.
Остеопороз - это состояние, при котором масса костей снижается и кости становится более хрупкими. У женщин масса костей снижается в менопаузе, причем возрастное снижение массы костей у женщин выражено сильнее, чем у мужчин. Остеопороз является основной причиной смертности пожилых людей. Основными проявлениями болезни являются переломы бедра и поясничного отдела позвоночника. Эти переломы происходят у 40% женщин, достигших 70-летнего возраста.
Помимо недостатка эстрогенов, на скорость снижения массы костей и развитие остеопороза влияют и другие факторы, в частности, слабая физическая активность, недостаток кальция в пище, курение, потребление кофе, малый вес тела. Риск развития остеопороза также увеличивается при системной терапии кортикостероидами.
Признаки и симптомы
Остеопороз может протекать бессимптомно. С другой стороны, основным проявлением остеопороза является перелом костей, чаще всего бедра, позвоночника или запястья. Переломы бедра и запястья обычно происходят при падении, а перелом позвонка может развиться незаметно после обычной травмы. У больного при этом отмечается поясничная боль, кифоз и уменьшение роста.
Рак кости
Эпидемиология и этиология
Первичные злокачественные опухоли кости встречаются редко и чаще всего у детей и подростков. Самой распространенной формой злокачественной опухоли кости является остеосаркома. Наиболее часто она развивается во второй декаде жизни, а у взрослых она может быть вторичной, вызванной каким-либо заболеванием костей (напр., болезнью Педжета). Саркома Юинга тоже выявляется в основном у детей, имеющих деструктивные изменения тазовых или длинных костей. Злокачественные опухоли хряща (хондросаркома) могут развиваться во многих местах. У взрослых злокачественные новообразования в костях всегда являются метастазами (т.е. основной очаг заболевания расположен где-то в другом месте организма).
Причины развития большинства первичных злокачественных опухолей неизвестны. Однако злокачественное перерождение может быть связано с болезнью Педжета, остеомиелитом, остеонекрозом и радиационным облучением. Метастазы в кости часто развиваются при первичном раке молочной железы, легких, предстательной железы, почек и щитовидной железы.
Признаки и симптомы
У больных остеосаркомой отмечается боль, отек и ограничение подвижности. Больные с саркомой Юинга, помимо боли в костях, часто имеют такие симптомы, как лихорадка, озноб и общее недомогание. Хондросаркомы могут проявляться по-разному, в зависимости от локализации опухоли и ее гистологической характеристики.
Остеомиелит
Эпидемиология и этиология
Остеомиелит - это инфекция костей, которая обычно имеет бактериальную природу, но может быть грибковой или вирусной. Остеомиелит редко развивается у здорового человека, но у больных с хроническими заболеваниями, например, диабетом или ревматоидным артритом, инфекция может распространяться через кровоток или путем прямой инвазии в кости. Кроме того, инфекция может попадать в кость при травме или ортопедической хирургической операции (протезировании). У детей инфекция чаще всего проникает в головки трубчатых костей, а у взрослых - в позвонки. Развитие остеомиелита может осложнять течение инфекции в исходном очаге или в месте хирургического вмешательства.
Признаки и симптомы
Острая инфекция трубчатых костей сопровождается лихорадкой, ознобом и болью в костях. Остеомиелит позвоночника может проявляться слабо, в виде постепенно прогрессирующей боли и небольшого повышения температуры. Инфекции вокруг протеза вызывают боль в покое и при движении в оперированном суставе.