ДРУГИЕ ЗАБОЛЕВАНИЯ
Marjatta Leirisalo-Repo
Идиопатическая фибромиалгия
Причина развития фибромиалгии неясна. Некоторые больные связывают развитие заболевания с травмой или инфекцией, однако такой пусковой механизм достоверно не подтвержден. В то же время уже имеющиеся симптомы заболевания усиливаются многими факторами: холодная, сырая погода, психические расстройства, физический или психический стресс, слабая физическая активность (Wolfe, 1986).
Основным проявлением болезни является чувство усталости при пробуждении утром. У больных обычно нарушен метаболизм серотонина, что сопровождается нарушением сна и снижением порога болевой чувствительности (Goldberg, 1987).
Симптомы фибромиалгии развиваются незаметно и проявляются распространенными болями в мышцах и костях, слабостью, чувством отвердения мышц и опухания пальцев (которое, впрочем, не обнаруживается при врачебном осмотре), неосвежающим сном и мышечной болью при физической нагрузке. Примерно у трети больных имеются и другие симптомы, например, синдром раздраженного кишечника, мигрень напряжения, предменструальный синдром, онемение и покалывание в конечностях, сухость рта и глаз, спазм сосудов пальцев на холоде (синдром Рейно).
Обычно у больных фибромиалгией выявляется целый спектр симптомов, которые, за исключением болевых точек, не имеют объективных предпосылок. Болезнь протекает хронически, и у большинства больных более или менее выраженные симптомы сохраняются длительно. Полное излечивание является исключением. При идиопатической фибромиалгии лабораторные анализы не показывают признаков воспалительного артрита. Однако у больных с воспалительным артритом (напр., с ревматоидным артритом) могут присутствовать симптомы фибромиалгии, и в этом случае такая фибромиалгия называется вторичной.
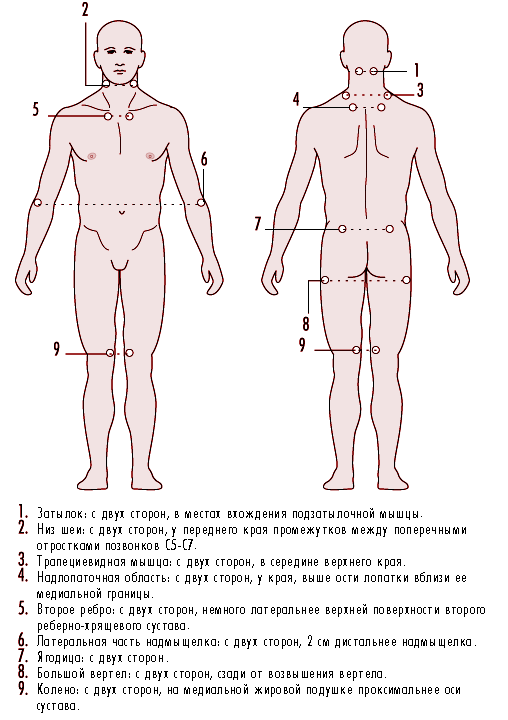
Фибромиалгию нельзя диагностировать с помощью только одного какого-либо теста. Диагноз устанавливается на основании анамнеза и внешнего осмотра болевых точек (рис. 6.22). Распространенность фибромиалгии в целой популяции составляет 0,5-1%. Большинство (75-90%) больных - это женщины от 25 до 45 лет; дети болеют очень редко.
--------------------------------------------------------------------------------
Рис. 6.22 Болевые точки при фибромиалгии
--------------------------------------------------------------------------------
Американский Колледж Ревматологов установил критерии для классификации фибромиалгии, которые представлены на рис. 6.23.
--------------------------------------------------------------------------------
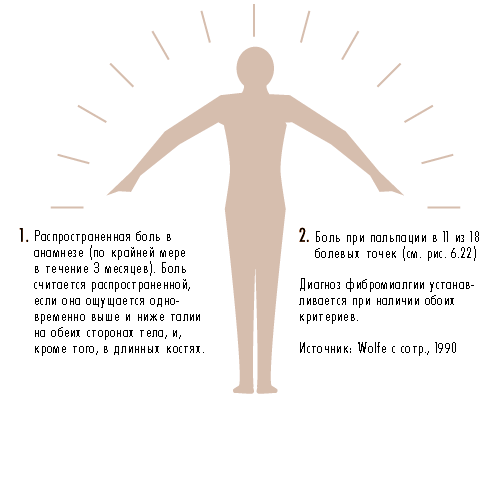
Рис. 6.23 Критерии диагностики фибромиалгии, принятые Американским Колледжем Ревматологов в 1990 г.
--------------------------------------------------------------------------------
Диагноз
Следует исключить другие заболевания со сходными симптомами. Для постановки данного диагноза распространенная боль должна ощущаться пациентом в течение, по крайней мере, 3 месяцев. Кроме того, при надавливании должна ощущаться боль в 11 из 18 типичных болевых точек, показанных на рис. 6.22.
Ревматоидный артрит
Ревматоидным артритом болеет примерно 1% взрослого населения. Болезнь обычно возникает в возрасте 30-50 лет, причем женщины болеют в 3 раза чаще мужчин. Распространенность заболевания увеличивается с возрастом.
Причины развития ревматоидного артрита неизвестны. Это не наследственное заболевание, однако генетические факторы повышают риск его развития. Помимо одного или нескольких генетических факторов, в развитии ревматоидного артрита участвуют некоторые факторы окружающей среды, и имеются подозрения на участие вирусной или бактериальной инфекции.
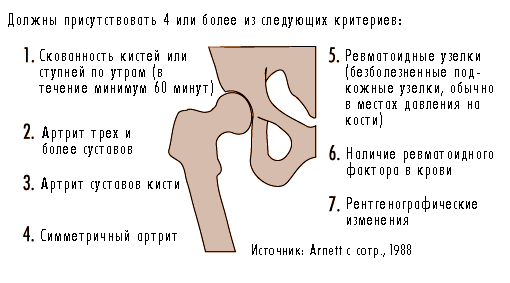
Ревматоидный артрит обычно развивается постепенно. В типичном случае у больного слегка отекают межфаланговые суставы пальцев, и появляется болезненность стоп, симметричная на обеих ногах. Если поражаются суставы на одной руке, то велика вероятность поражения симметричных суставов и на другой руке. Основным симптомом является скованность кистей и ступней по утрам. Часто больной чувствует слабость и небольшое повышение температуры. При лабораторном обследовании выявляется воспаление (повышенная скорость оседания эритроцитов и концентрация С-реактивного белка) и часто - умеренная анемия. Примерно у 70% больных в крови выявляется ревматоидный фактор (аутоантитела к иммуноглобулинам класса IgG). На ранней стадии болезни рентгенография кистей и стоп не выявляет патологии, однако позже у большинства больных появляются рентгенографические признаки разрушения суставов. Диагноз ревматоидного артрита основывается на комплексе клинических, лабораторных и рентгенографических данных (см. рисунок 6.24). Чаще всего требуется дифференцировать ревматоидный артрит от дегенеративных заболеваний суставов кисти, инфекционного артрита, спондилоартропатии и некоторых редких заболеваний соединительной ткани (Руководство, 1992).
--------------------------------------------------------------------------------
Рис. 6.24 Критерии диагностики ревматоидного артрита
--------------------------------------------------------------------------------
Основой профилактики заболевания является обучение больных способам уменьшения нагрузки на суставы, использование эргономического подхода при работе, подбор подходящей обуви и лечение инфекции. Рекомендации по лечению приведены в таблице 6.9.
--------------------------------------------------------------------------------
Таблица 6.9 Рекомендации по лечению ревматоидного артрита
|
1. |
Системное лечение боли в суставе |
Нестероидные противовоспалительные препараты |
|
2. |
Системное лечение воспаления сустава (симптоматические противоревматические препараты) |
Золото внутримышечно |
|
3. |
Локальные инъекции |
Глюкокортикостероиды |
|
4. |
Хирургическое лечение |
Ранние репаративные операции (синовэктомия, теносиновэктомия) |
|
5. |
Реабилитация |
Трудовая терапия |
--------------------------------------------------------------------------------
Спондилоартропатии
Эпидемиология и этиология
Спондилоартропатии включают анкилозирующий спондилит и некоторые формы артритов, связанные с псориазом, хроническими воспалительными заболеваниями кишечника, бактериальными инфекциями мочеполовой системы или кишечника (так называемые реактивные артриты). Эти заболевания широко распространены. Распространенность наиболее хронической формы - анкилозирующего спондилита - в странах Запада составляет от 0,1 до 1,8% (Gran и Husby, 1993). На каждые 10 тысяч жителей ежегодно регистрируется 3 новых случая транзиторных (реактивных) артритов и 1 случай анкилозирующего спондилита. Спондилоартропатии чаще всего развиваются в возрасте 20-40 лет. Согласно некоторым данным, средний возраст появления симптомов анкилозирующего спондилита в последнее время увеличивается (Calin с сотр., 1988).
![]() Следующая часть документа
Следующая часть документа